Entzündungen
Myokraft Lebensstil, Lösungskarten
SIE HABEN ODER KENNEN JEMANDEN MIT ENTZÜNDUNGEN?
Wir fassen auf dieser Seite alle wichtigsten Infos zusammen.
3300 Worte | 28 Minuten Lesezeit
Zuletzt Aktualisiert: Februar 2025
Lieber Kunde, Patient &/oder (Fach-)Arzt,
mit dieser Seite möchten wir Ihnen einen Einblick in das Themengebiet Entzündungen ermöglichen, bekannte Problematiken ansprechen und unser entsprechendes Vorgehen schildern, sowie unsere Behandlungsmethoden erläutern. Hierfür beziehen wir uns ausschließlich auf wissenschaftliche Studien und unsere jahrelange Erfahrung in der Praxis. Mit diesen Diagnoseseiten möchten wir Ihnen die Möglichkeit geben, sich bereits im Vorhinein besser über die Thematik zu informieren und offene Fragen oder mögliche Unsicherheiten klären zu können, um zu verstehen, was hinter der Erkrankung steckt.
Im Folgenden werden wir ihnen erklären, was eine Entzündung ist, was dabei passiert, wie sie entsteht und was sie dagegen tun können, präventiv sowie nach dem Auftreten der Entzündung.
WAS IST EINE ENTZÜNDUNG
Eine Entzündung entsteht, wenn der Körper auf eine Verletzung oder einen Angriff, wie etwa durch Bakterien, reagiert. Dabei setzt er bestimmte Stoffe frei, sogenannte Entzündungsmediatoren. Diese Stoffe, wie Hormone und Proteine, lösen im betroffenen Gewebe die Entzündung aus. Das klingt vielleicht schlimm, ist aber eigentlich etwas Gutes, denn eine Entzündung hilft dem Körper, die Abwehr zu stärken und Verletzungen schneller zu heilen. 1
-
Bei der Wundheilung spielt die Entzündungsreaktion eine entscheidende Rolle. In dieser Zeit passiert Folgendes: Die verletzte Stelle schwillt an, schmerzt, wird rot und warm, und Bewegungen in diesem Bereich sind oft eingeschränkt. Das alles ist ein geplanter Prozess des Körpers.
Zum einen sorgt die erhöhte Durchblutung dafür, dass wichtige Stoffe und Zellen, die für die Heilung benötigt werden, schnell zur Wunde transportiert werden. Zum anderen schützt der Körper die verletzte Stelle, indem er sie weniger beweglich macht, um eine erneute Verletzung zu verhindern. Gleichzeitig wird das Immunsystem aktiviert, um mögliche Krankheitserreger, wie Bakterien, schnell unschädlich zu machen.
Ein weiterer wichtiger Schritt ist der „Aufräumprozess“: Dabei werden beschädigte Zellen abgebaut und abtransportiert. Gleichzeitig beginnt der Körper, die Wunde zu verschließen. Das geschieht, indem das Blut verklumpt und sich eine Schutzschicht, der sogenannte Wundschorf, bildet.
Ohne diese Entzündungsphase könnte das Immunsystem nicht richtig arbeiten, und die Reparaturprozesse würden nicht reibungslos starten. Das könnte dazu führen, dass die Wunde schlecht oder gar nicht heilt.1,2,3,4
-
Aber was passiert, wenn eine Entzündung außer Kontrolle gerät? In solchen Fällen spricht man oft von einer krankhaften oder pathologischen Entzündung. Diese erkennt man häufig an der Endung „-itis“, wie bei einer Tendinitis (Entzündung der Sehnen). Dabei bleibt der Heilungsmechanismus aktiv und dauert viel länger als die üblichen fünf Tage – in manchen Fällen sogar Jahre.
Solche langanhaltenden Entzündungen treten oft bei orthopädischen Beschwerden auf, wie beispielsweise einem Tennisellenbogen, Schleimbeutelentzündungen oder Achillessehnenentzündungen. Sie betreffen meist bestimmte Muskeln, Knochen, Sehnen, Bänder oder andere Körperstrukturen. Diese chronischen Entzündungen entstehen oft durch wiederholte Verletzungen oder Überbelastungen und können das betroffene Gewebe langfristig schädigen.6
Warum ist das schlecht?
Wenn eine lokale Entzündung chronisch wird, bleiben viele typische Merkmale der Entzündung erhalten. Dazu gehören Schmerzen oder eine erhöhte Schmerzempfindlichkeit, Schwellung, Rötung, Wärme und eine eingeschränkte Funktion des betroffenen Bereichs. Anders als bei einer akuten Entzündung ist diese übermäßige Reaktion jedoch nicht mehr hilfreich. Das ursprüngliche Ziel – die Reparatur des geschädigten Gewebes – wird nicht mehr erreicht. Stattdessen entsteht ein Ungleichgewicht zwischen Gewebeabbau und Gewebeaufbau.
Dieses Ungleichgewicht kann verschiedene Folgen haben. Einerseits kann das Gewebe durch wiederholte Verletzungen nicht richtig regenerieren, was dazu führt, dass funktionsloses Narbengewebe anstelle von gesundem Gewebe entsteht (wie bei einer Tendinopathie). Andererseits kann ein übermäßiger Gewebeaufbau auftreten, der Platzprobleme im Körper verursacht, wie es beispielsweise beim Karpaltunnelsyndrom der Fall ist.
Darüber hinaus kann eine lokale chronische Entzündung manchmal in eine systemische chronische Entzündung übergehen, die den gesamten Körper betrifft. Dazu jedoch später mehr.2,6
-
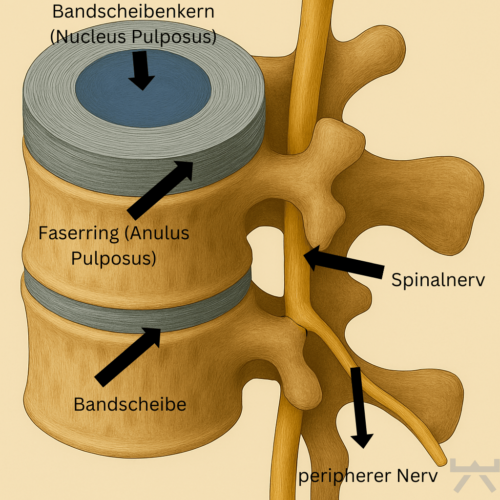
Die meisten lokalen entzündlichen Prozesse entstehen durch Überbelastung, kleine Verletzungen oder den altersbedingten Abbau (Degeneration) des betroffenen Gewebes. Wenn beispielsweise ein Band betroffen ist, wird zunächst die Wundheilung aktiviert – etwa durch eine Verletzung. Diese Heilungsreaktion kann jedoch aus dem Gleichgewicht geraten, wenn es ein Ungleichgewicht zwischen entzündungsfördernden und entzündungshemmenden Stoffen (Entzündungsmediatoren) gibt. In solchen Fällen kann die Entzündung chronisch werden.
Verschiedene Faktoren können diesen Prozess zusätzlich beeinflussen und begünstigen. Dazu gehören Übergewicht, die Einnahme bestimmter Medikamente, schlechter Schlaf, Stress, ungesunde Ernährung und weitere äußere oder innere Einflüsse. All diese Faktoren können dazu beitragen, dass die Entzündung nicht abklingt, sondern dauerhaft bestehen bleibt.
-
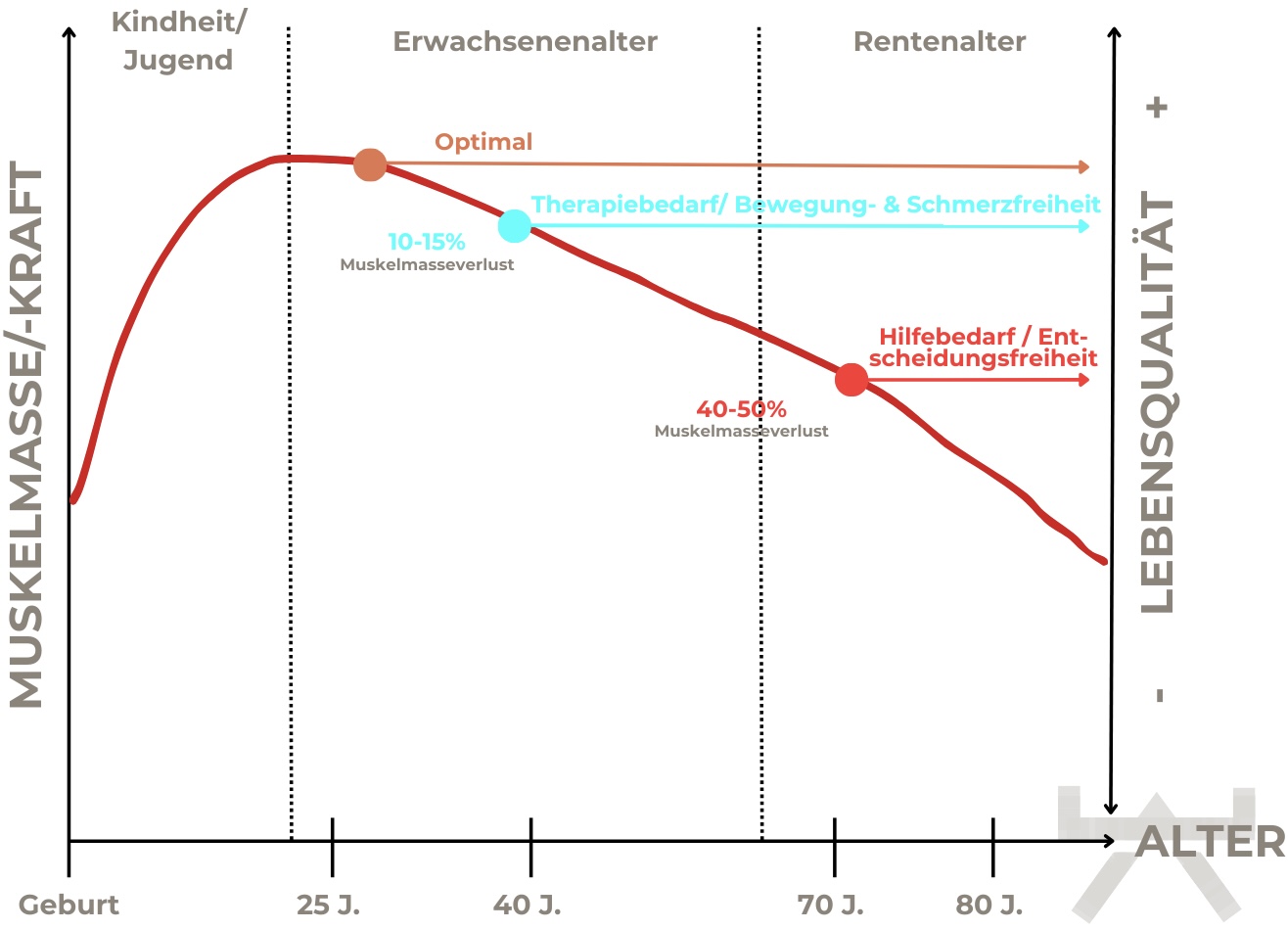
Dabei führt meist eine Überbelastung oder eine sich ständig wiederholende Funktion zu drei Verschiedenen Anpassungsmechanismen. Zum einen führt dies zum Aufbau von Gewebe, zur Verletzung von Gewebe und zu einer Veränderung der Wahrnehmung im Gehirn. Diese können sich über verschieden Mechanismen gegenseitig beeinflussen.
Einige Konkrete Beispiele dafür sind:
Patient/ -in schreibt viel am Computer. Die sich wiederholende Funktion sorgt für einen Gewebeaufbau in der Hand. Dieser Aufbau stört allerdings die Durchblutung und die Nervenversorgung der Hand (es fehlt an Platz im Karpaltunnel) und so entstehen Schmerzen und Entzündungen. (Karpaltunnelsyndrom)
Patient/ -in trägt schwere Sachen wegen eines Umzuges. Die Überlastung führt zu einer Verletzung der Bänder der Schulter. Die Narbe, die sich bildet, führt zu einer geringeren Toleranz gegenüber dem Tragen schwerer Sachen. Also führen schon leichtere Belastungen zu einer Verletzung und es entstehen schneller regelmäßig Schmerzen (Tendinopathie).
Die Konsequenz von allen möglichen Hergängen ist immer derselbe. Die betroffene Person hat Schmerzen, einen Funktionsverlust des betroffenen Gewebes und dies führt bei einigen auch zur Bewegungsangst.
Normalerweise sollte eine Entzündung nur akut auftreten. Gerät sie jedoch außer Kontrolle, wird sie durch andere Entzündungsprozesse im Körper verstärkt. Solche systemischen oder niedrig gradigen Entzündungen entstehen beispielsweise durch Übergewicht, Stress, Ernährung oder schlechten Schlaf. Dadurch zirkulieren mehr Entzündungsmediatoren im Körper, sodass die Entzündungsreaktion stärker ausfällt als nötig. Bildlich gesprochen: Statt 5 entzündungsfördernder Zellen sind plötzlich 50 aktiv. Dadurch dauert die Entzündung länger an als für die Wundheilung erforderlich. Zudem wird das Gewebe instabiler, wodurch Verletzungen und neue Entzündungen begünstigt werden. Dieser Teufelskreis sorgt dafür, dass die Entzündung langfristig bestehen bleibt.20,21,22,23,24,25,26,27,28,29,30
-
Bestimmte Körpereigenschaften und Lebensstilfaktoren können zu einer höheren Anfälligkeit von Entzündungen führen. Dazu gehören Alter, Übergewicht, Ernährung, geringe Sexualhormone, Rauchen, Stress Störungen und Schlafstörungen. Mehr zu den beeinflussbaren Risikofaktoren finden sie unter LEBENSSTIL.6
-
Die Symptome bei Entzündungen sind sehr individuell und meist abhängig von Ort und Intensität der chronischen Entzündung. Das erste Symptom sind Schmerzen im Körper, den Gelenken oder den Muskeln. Dazu kommen dann bei einigen noch Schlafstörungen und das Fatigue Syndrom (starke Müdigkeit und Antriebslosigkeit). Zusätzlich können Psychologische Beschwerden wie Depressionen, Angststörungen oder andere Störungen der Stimmung entstehen. Auch der Verdauungstrakt kann mit Verstopfungen, Durchfall oder Reflux/ Sodbrennen beeinträchtigt sein. Gleichzeitig gewinnen oder verlieren Betroffene häufig viel Gewicht und sind deutlich häufiger als normal von verschiedensten Infektionen betroffen.6
-
In der Behandlung von lokalen Entzündungen ist die erste Priorität, die Entzündung zu hemmen. Dabei spielen vor allen Dingen die Lebensstilfaktoren eine große Rolle. Gleichzeitig sollte versucht werden so wenig provozierende Dinge für die Entzündung zu tun, wie möglich. Dazu gehört auch Krafttraining. Im Krafttraining wird versucht eine Gewebeanpassung durch anstrengende Tätigkeiten zu erreichen. Dies bedeutet, dass es durch das Heben der schweren Gewichte zu einer Anpassungsreaktion im Körper (z.b. Muskelaufbau) und zu einem direkten Stressreiz auf den Körper kommt. Diese beiden Prozesse funktionieren allerdings nur mit Hilfe einer Entzündungsreaktion. Also provoziert dies kurzfristig!! die akute Entzündung.21,28
Doch warum ist Training dann trotzdem gut?
Trotzdem ist ein Training sinnvoll. Das sogenannte Rehatraining wird ohne belastende Tätigkeiten durchgeführt. Dementsprechend kommt es zu geringeren Stressreizen und weniger Anpassungsreaktionen des Körpers, also keiner Entzündungsreaktion.21 Dafür werden allerdings andere positive Effekte des Trainings ausgenutzt. Dazu gehört die vermehrte Durchblutung zur Unterstützung des Abtransports von Entzündungsmediatoren. Gleichzeitig wird durch die noch vorhandene Aktivität (im Gegensatz zur Alternative nichts zu tun) der natürliche Abbau von Muskeln, Bändern und anderen Gewebearten gehemmt.
-
-
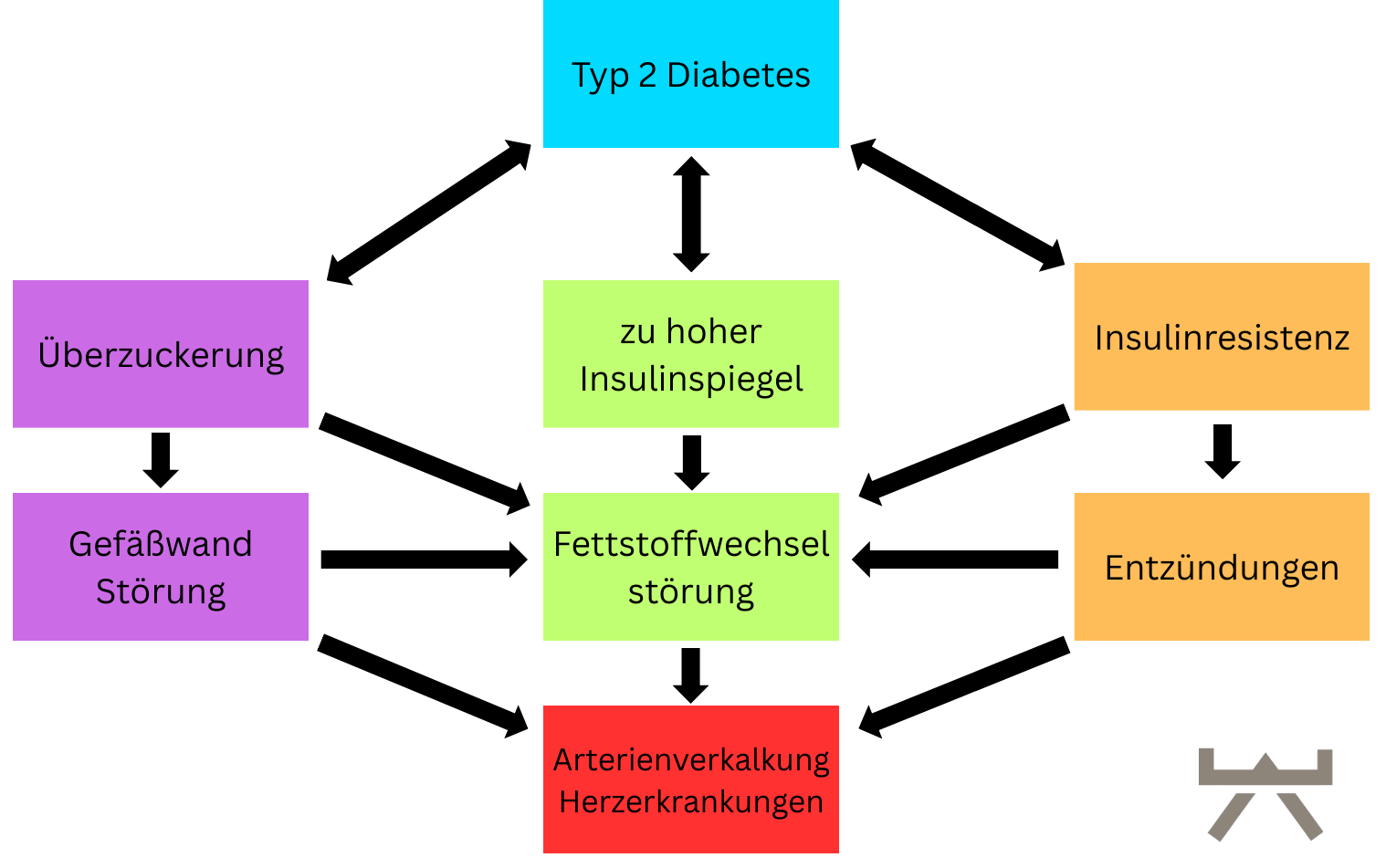
Die Systemische Entzündung ist eine Entzündung, welche im ganzen Körper herrscht. Dabei sind die Entzündungswerte in Ruhe um das mindestens 2 bis 3-fache erhöht. Sie ist dabei allerdings nicht so stark, dass akute Probleme wie bei der lokalen Entzündung entstehen können. Sie verläuft anfangs also meist unbemerkt. Trotzdem ist sie die Ursache für viele Erkrankungen und Probleme, die im Laufe des Lebens entstehen können. Darunter zählen Autoimmunerkrankungen wie Arthritis oder Multiple Sklerose, chronisch entzündliche Erkrankungen wie Diabetes Typ 2 oder Herzerkrankungen wie Arteriosklerose oder Krebs.6
-
Systemische chronische Entzündungen sind die häufigste Todesursache Weltweit. Die WHO schätzt Entzündungen sogar als “größte Gefahr für die Menschliche Gesundheit” ein. Weltweit sterben 3 von 5 Personen an den Folgen von chronischen systemischen Entzündungen. Schon im Jahr 2014 hatten 60% der Amerikaner mindestens eine chronisch entzündliche Krankheit und wie man im Bild sieht, ist hier die Tendenz steigend. Bei den gelb markierten Erkrankungen ist der Auslöser meist eine chronische Entzündung. (Ausnahme: Todesfälle bei Neugeborenen ca. 40% – 60%, bei Nierenerkrankungen ca. 50% – 70%, bei tödlichem Durchfall ca. 80% – 90%)6
-
Doch warum steigen die Erkrankungszahlen für Entzündungen immer weiter? Das liegt an dem Hauptproblem der heutigen Gesellschaft.
Unsere Gesellschaft lebt immer ungesünder. Vor 100 Jahren liefen Menschen durchschnittlich 20 Kilometer pro Tag. Heute sind es nur noch 800 Meter pro Tag. Während des Lockdowns sank diese Zahl sogar auf 200 Meter täglich.
Auch unsere Ernährung hat sich stark verändert. Vor 160 Jahren haben Menschen in Deutschland im Durchschnitt 2120 Kilokalorien pro Tag konsumiert. Heute sind es etwa 3539 Kilokalorien pro Tag.
In Zahlen bedeutet das:
- Energiezufuhr: Wir nehmen heute 66 % mehr Kalorien zu uns.
- Bewegung: Wir bewegen uns 96 % weniger.
Dieser Bewegungsmangel kombiniert mit einer ungesunden Ernährung führt dazu, dass heute zwei Drittel der Männer (67 %) und die Hälfte der Frauen (53 %) in Deutschland übergewichtig sind.7
-
Die Ursachen von Entzündung entstehen in der Regel aus 6 verschiedenen Mechanismen. Der erste Mechanismus ist die fehlende Elimination des entzündungsauslösenden Organismus, wie z.B. bei Pilzen oder Parasiten, wogegen das eigene Immunsystem nicht effektiv verteidigen kann. Der zweite Mechanismus beschreibt eine langfristige Aussetzung des Körpers zu leicht irritierenden Stoffen, welche vom Körper nicht abgebaut werden können. Dazu zählen zum Beispiel operativ eingesetzte Fremdkörper oder eingeatmete Chemikalien (z.B. Feinstaub). Der dritte Mechanismus besteht bei einer Autoimmunerkrankung, wenn der Körper also gesundes, körpereigenes Gewebe mit dem eigenen Immunsystem angreift. Der vierte Grund entsteht aus einem Defekt der Zellen, welche für die Entzündung zuständig sind, sodass Entzündungen dauerhaft vorhanden sind, oder immer wiederkehren. Der fünfte Mechanismus entsteht, wenn akute Entzündungen häufig auftreten, beispielsweise wenn sich immer wieder verletzt wird. Der letzte Mechanismus beschreibt die Biochemische Ursache von Entzündungen. Hierbei wird durch oxidativen Stress und Mitochondrialen Dysfunktionen eine Entzündung provoziert.6
-
Was ist oxidativer Stress?
Oxidativer Stress ist, einfach gesagt, ein Ungleichgewicht in deinem Körper zwischen „guten“ und „schlechten“ Molekülen.
- In deinem Körper gibt es freie Radikale – das sind wie kleine, wilde Monster. Sie entstehen durch Dinge wie Rauchen, UV-Strahlen, Umweltverschmutzung oder auch einfach durch Stoffwechselprozesse in deinem Körper.
- Dann gibt es Antioxidantien – die Superhelden. Sie sind dafür da, diese wilden Monster zu bändigen und unschädlich zu machen.
Oxidativer Stress passiert, wenn:
- Es zu viele wilde Monster (freie Radikale) gibt und
- Nicht genug Superhelden (Antioxidantien), um sie zu bekämpfen.
Das kann deine Zellen beschädigen – wie Rost, der Metall angreift. Wenn das über längere Zeit passiert, kann es zu Krankheiten wie Alterung, Herzproblemen oder sogar Krebs führen.
Was ist eine Mitochondriale Dysfunktion?
Eine Mitochondriale Dysfunktion ist, einfach gesagt, ein Problem mit den „Kraftwerken“ in deinen Zellen.
- Deine Zellen haben kleine „Energiefabriken“, die Mitochondrien heißen. Sie produzieren die Energie, die dein Körper braucht, um alles zu machen – atmen, denken, bewegen, verdauen, alles!
- Sie verwandeln Nahrung und Sauerstoff in Energie, genau wie ein Kraftwerk Strom erzeugt.
Was passiert bei einer mitochondrialen Dysfunktion?
- Die Kraftwerke sind kaputt oder funktionieren nicht richtig.
- Dadurch wird weniger Energie produziert, und deine Zellen können nicht mehr so gut arbeiten, wie sie sollten.
-
Bestimmte Körpereigenschaften und Lebensstilfaktoren können zu einer höheren Anfälligkeit von Entzündungen führen. Dazu gehören Alter, Übergewicht, Ernährung, geringe Sexualhormone, Rauchen, Stress und Schlafstörungen. Mehr zu den beeinflussbaren Risikofaktoren finden sie unter LEBENSSTIL.6
-
Wie auch bei der lokalen Entzündung entsteht auch hier ein Ungleichgewicht zwischen Gewebe Abbau und Gewebeaufbau. Das allerdings nicht an einer speziellen Stelle, sondern am ganzen Körper. Dieses Ungleichgewicht kann auch hier mehrere Folgen haben. Zum einen kann durch das wiederholte Verletzen des Körpers das Gewebe nicht vollständig aufgebaut werden, was zu nicht funktionellem Narbengewebe anstelle des gesunden Gewebes führt (Beispiel Multiple Sklerose Narbengewebe anstatt Nerven im Gehirn). Zum anderen kann der Gewebeaufbau der Entzündungsphase überwiegen, was z.B. zur Blutgerinnung führt. Diese Blutgerinnung führt zur Bildung kleiner Blutklümpchen/ Thrombus, welche an der falschen Stelle (z.B. in den Blutgefäßen) zu schwerwiegenden Erkrankungen wie Herzinfarkten , Schlaganfällen oder Lungenembolien führen kann. Auch der Abbauprozess kann überwiegen. Der “Aufräumprozess”, welcher eigentlich Schädlinge und defekte Zellen attackiert, überwiegt, sodass körpereigenes gesundes Gewebe ebenfalls abgebaut wird oder die defekten Zellen so schnell abgebaut werden, dass der Körper keine Zeit zum Aufbau der neuen, gesunden Zellen hat. Als Folge wird dieses Gewebe immer weniger und instabiler (z.B. Arthrose ).2,6 Diese drei Möglichkeiten lassen sich so auf den großen Teil der Erkrankungen aufgrund einer Systemischen Entzündung übertragen.
-
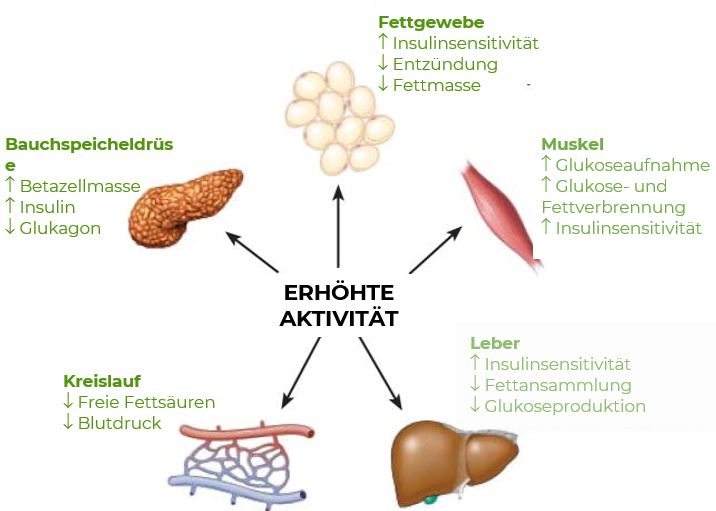
Auch hier ist das Wichtigste eine Verbesserung des Lebensstils. Der Unterschied ist allerdings, dass bei der systemischen Entzündung ein Krafttraining sinnvoll ist. Denn einer der langfristigen Effekte von Training ist, dass er die Entzündungsmediatoren sinken lässt. (29,30) Doch warum ist das so? Wie oben erklärt sorgt Krafttraining aufgrund des überschüssigen Reizes kurzfristig für eine Entzündungsreaktion im Gewebe. Was bei der akuten lokalen Entzündung direkt provoziert, sorgt allerdings bei der systemischen Entzündung nach einiger Zeit zu einer höheren Muskelmasse und damit zu einem höheren Energieverbrauch und zu einer verminderten Insulinresistenz. Dies führt bei gleichbleibender Ernährung auch zu einem Gewichtsverlust, welcher auch Entzündungen hemmt. Dabei ist der Effekt von Training nicht allein auf den Gewichtsverlust zurückzuführen. Training hat nämlich zusätzlich einen positiven Einfluss auf die Produktion von Entzündungsmediatoren, dem Immunsystem und oxidativen Stress. Dabei zeigen Studien, je mehr Training, desto geringer das Risiko für systemische Entzündungen.29,30
-
-
Entzündungen sind schlecht
Wie bereits oben erklärt ist eine Entzündung nicht zwangsweise schlecht. Bei Erkrankungen oder Verletzungen ist diese sogar Überlebenswichtig. Allerdings sollte sie sich auf die ersten Tage der Wundheilung beschränken, um die negativen Konsequenzen zu vermeiden.
Entzündungswerte sind aussagekräftig
Die Diagnostik von chronischen Entzündungen gestaltet sich oft als schwierig. Es gibt zwar Blutuntersuchungen, welche die Entzündungsmediatoren darstellen, diese können allerdings nicht unterscheiden, ob eine akute oder chronische Entzündung vorliegt (einziger Unterschied ist die Menge der Neutrophile im Wundgebiet, die werden allerdings nicht gemessen) Gleichzeitig sorgen auch andere Erkrankungen, wie z.B. Infektionen zu erhöhten Entzündungswerten. Hat man also Husten ist allein deshalb mit erhöhten Entzündungswerten zu rechnen.6
Entzündungshemmende Medikamente lösen die chronische lokale Entzündung
Es stimmt, dass Medikamente die Entzündung kurzzeitig lindern können. Dabei sind sie sogar sehr effektiv. Das Problem ist allerdings, dass die Entzündung in den seltensten Fällen dadurch komplett verschwindet. Wird also aufgehört das Medikament zu nehmen und es ist keine Anpassung des Lebensstils erfolgt, wird das Problem höchst wahrscheinlich zurückkommen, da das Problem nicht vollständig behoben wurde.31
-
Ernährung
Diät mit wenig Kohlenhydraten, geringerer Konsum von gesättigten Fettsäuren und Transfetten, Obst und Gemüse, Ballaststoffe, Nüsse, Grün und Schwarztee, Curcumin, Fischöl, Mikronährstoffe, Mungbohne, Sesamöl6,31 mehr dazu unter ENTZÜNDUNGSHEMMENDE ERNÄHRUNG
Darmmikrobiom
Der Darm ist eines der wichtigsten Organe in Bezug auf die Entzündungsreaktion. Das Darmmikrobiom besteht aus vielen kleinen Bakterien und anderen Lebewesen, welche die Verdauung unterstützen. Sie produzieren Vitamine, zerkleinern Nahrungsbestandteile, aber sie sind auch wichtig für die Stimmung und das Immunsystem. Funktioniert das Mikrobiom also gut, funktioniert auch das Immunsystem deutlich besser. Funktioniert es nicht gut, können diese Bakterien austreten und sorgen so für eine Entzündungsreaktion in und um den Darm. Dieses Krankheitsbild nennt sich “Leaky Gut“. Aber auch ohne ein direktes Austreten der Bakterien kann ein verändertes Darmmikrobiom schon für Entzündungen sorgen. Einer der verantwortlichen Prozesse ist oxidativer Stress und die Mitochondriale Dysfunktion. Damit dies nicht passiert spielt wieder die Ernährung eine große Rolle. Das heißt viele Ballaststoffe und fermentierte Speisen und wenig Fast- Food und Zucker.32,33
Übergewicht
Übergewicht ist eine der größten Ursachen für chronische Entzündungen. Einerseits verbindet Übergewicht oft einige der anderen Lebensstilfaktoren. Andererseits werden Fettzellen beim einspeichern von Energie immer größer. Dies führt zwangsweise irgendwann zu einem Sauerstoffmangel, oxidativem Stress, Mitochondrialen Dysfunktionen und schließlich dem Zelltod. Beides sorgt für eine Entzündungsreaktion im Körper. Außerdem produzieren Fettzellen Botenstoffe. Diese Botenstoffe provozieren nicht nur Entzündungen, sondern hemmen zusätzlich Stoffe, die gegen Entzündungen helfen können. Zuletzt können mehr Fettsäuren ins Blut gelangen, welche zu Schäden und damit Entzündungen in anderen Geweben im Körper führen können. (z.B. in der Leber oder der Muskulatur)34,35,36,37
Schlaf
Auch Schlaf ist ein wichtiger Bestandteil in der Entstehung und Bekämpfung von Entzündungen. Nur eine Nacht Schlafmangel hat nämlich dieselbe Entzündungsreaktion, wie bei einer Verletzung oder einer Infektion. Dies liegt unter anderem an den Stresshormonen, welche Entzündungen provozieren und der Unterdrückung der Regeneration, wodurch Entzündungsprozesse länger aktiv bleiben. Auch hier spielt die Funktion der Mitochondrien wieder eine Rolle. Dabei ist das Risiko geformt wie ein U. Die optimale Schlafdauer liegt bei ca. 7 – 8 Stunden pro Nacht. Viel mehr oder viel weniger Schlaf sorgt für erhöhte Entzündungswerte.38,39,40 Bei weiteren Fragen zum Thema Schlaf lesen sie unseren SCHLAFGUIDE
Stress
Stress sorgt ebenfalls für eine erhöhte Entzündungsreaktion im Körper. Das gilt für akuten und chronischen Stress. Akuter Stress sorgt über die Ausschüttung von Stresshormonen (wie Adrenalin) zu einer Aktivierung des Immunsystems. Dies führt, wie oben mehrfach beschrieben zu einer Entzündungsreaktion. Da diese allerdings nur kurzzeitig anhält, können zwar lokale Entzündungen begünstigt/ verschlimmert werden, systemische Entzündungen werden aber dadurch in der Regel nicht ausgelöst. Chronischer Stress führt hingegen, durch eine dauerhafte Aktivierung des Immunsystems und einer Hemmung stressreduzierender Hormone, zu dauerhaft erhöhten Entzündungswerten im Blut. Damit werden Lokale und Systemische Entzündungen begünstigt oder ausgelöst.41,42,43 Bei weiteren Fragen zum Thema Stress lesen sie unseren STRESSGUIDE
Umweltfaktoren
Wie schon unter den Ursachen beschrieben, spielen auch viele Umweltfaktoren in der Entstehung von Entzündungen eine Rolle. Dazu zählen hauptsächlich Chemikalien, Gifte und operativ eigesetzte Fremdkörper. Dabei ist der Ablauf bei all diesen Dingen ähnlich. Ein Fremdkörper dringt in den Körper ein. Allein dies aktiviert das Immunsystem und es entstehen Entzündungen. Zusätzlich stören einige dieser Fremdstoffe die Energieproduktion (Mitochondriale Dysfunktion), die Abwehr gegen Schadstoffe, provozieren oxidativen Stress und verändern die DNA. Diese Fremdstoffe sind leider nicht selten. Der Feinstaub und Stickstoff aufgrund von der Industrie und dem Verkehr, chemische Schadstoffe wie Blei oder Quecksilber aus dem Trinkwasser, Fischen oder der Industrie, Pestizide aus der Landwirtschaft und Schädlingsbekämpfung, Plastik und viele weitere sorgen täglich für Entzündungsherde und begünstigen so lokale und systemische Entzündungen.44,45,46,47
Rauchen
Rauchen ist, ähnlich wie die Umweltfaktoren, ein Risikofaktor für Entzündungen. Eine Zigarette enthält über 7000 Chemikalien, welche als Fremdstoffe das Immunsystem aktivieren. Zusätzlich führen einige dieser Fremdstoffe zum Zelltod, was ebenfalls eine Entzündungsreaktion verursacht. Gleichzeitig werden auch hier die Gene verändert und die Darmflora wird beeinflusst, sodass auch über diese Wege lokale und systemische Entzündungen im Körper entstehen können. Über all diese Wege wird auch, wie bei den anderen Lebensstilfaktoren oxidativer Stress provoziert und die Mitochondrien Funktion beeinträchtigt.44,45,46,47,48,49,50,51
Alkohol
Auch Alkohol provoziert Entzündungen. Dies passiert hauptsächlich über eine Schädigung der Barrierefunktion in der Haut und dem Darm, sodass viele Bakterien leichter in den Organismus eindringen können und so Entzündungen provoziert werden.52 Gleichzeitig wird durch Alkohol allerdings auch das Darmmikrobiom irritiert.53 Allerdings zeigt die Wissenschaft sogar eine Entzündungshemmende Wirkung von Alkoholkonsum in geringen Mengen (bis ca 250ml Bier). Die Gründe dafür sind allerdings nicht bekannt. Mit am risikoreichsten ist hingegen das sogenannte Binge drinking, also der Konsum von viel Alkohol in kurzer Zeit, mit dem Ziel einen Rausch zu erreichen (in der Regel ab einem Blutalkohol von 0,8 Promille).52,54
Trinkgewohnheiten
Trinkgewohnheiten bzw. Hydration ist auch sehr wichtig. Durchschnittlich sollten täglich 30 – 40ml Wasser pro Kg Körpergewicht getrunken werden. Bei sportlichen Aktivitäten sollten zusätzlich etwa 250ml pro 15 Minuten Sport konsumiert werden. Kommt man nicht an diesen Schwellenwert kann dies zu einigen negativen gesundheitlichen Folgen führen. So zeigen Studien, dass durch gute Trinkgewohnheiten (also weder zu wenig noch zu viel) die Wahrscheinlichkeit an Alterserkrankungen wie Demenz zu erkranken um bis zu 48% gesenkt werden kann. Dies liegt vor allen Dingen am Natriumspiegel im Blut. Dieser führt zu einer Veränderung an den Blutgefäßen, welche Entzündungen provoziert.55,56 Hier spielt auch die Wahl der Nahrung eine Rolle. So senkt ein hoher Konsum von Hochverarbeiteten Lebensmittel die Flüssigkeitszufuhr um durchschnittlich 553ml am Tag.57
Sonne/ Vitamin D
Sonnenstrahlen, bzw. das daraus produzierte Vitamin D ist eines der wichtigsten Vitamine für unser Immunsystem. Seine Aufgabe ist, die Immunabwehr zu stärken und Entzündungen zu hemmen. Damit wird ein Vitamin D Mangel als eine der Hauptursachen für chronische Entzündungen gesehen. Einer der Prozesse ist auch hier wieder oxidativer Stress und die Funktion der Mitochondrien. Supplementierung von Vitamin D macht dementsprechend für jeden Sinn. Vor allen Dingen im Winter.58,59
Kälteanwendungen
Eisbäder und andere Ganzkörper Kälteanwendung lösen erstmal direkt eine Entzündungsreaktion aus, womit sie lokale Entzündungen begünstigen kann. Die Langzeitwirkungen sind allerdings entzündungshemmend, da es langfristig den Fettstoffwechsel verändert und so die Regulierung und die Intensität von Entzündungen nachlässt. Die Veränderung passiert in Form einer Umwandlung von Weißem zu Braunen Fett. Dieser Effekt entsteht bereits nach etwa 14 Tagen, bei täglicher Kälteanwendung von ca. 15 Minuten. Dies bedeutet, dass Kaltes Duschen bei systemischen Entzündungen hilfreich, bei Lokalen Entzündungen allerdings auch kontraproduktiv sein kann.60,61
Bewegung/ Sport
Der Vollständigkeit halber erwähnen wir hier auch nochmal den Sport, da dieser genau genommen ebenfalls zu den Lebensstilfaktoren gehört. Wie oben schon geschildert sorgen Sport und Bewegung langfristig für eine Entzündungshemmung.
Medikamente
Zuerst einmal wir seine keine Experten in Sachen Medikamente, die Effekte von Medikamenten untereinander und Empfehlungen zur Einnahme von Medikamenten. Trotzdem wollen wir auf dieser Seite kurz über einige Wirkungen und Nebenwirkungen von häufig verschriebenen Medikamenten bei Entzündungen aufklären, um ein Bewusstsein für einen sinnvollen und zielgerichteten Umgang mit Medikamenten zu schaffen.
Zuerst einmal ist, wie oben erklärt, die Entzündung ein wichtiger Prozess in der Wundheilung. Werden also bei akuten Verletzungen entzündungshemmende Schmerzmittel eingenommen, führt dies automatisch zu einem gestörten und verlangsamten Heilungsverlauf. Dazu zählen Schmerzmittel wie Ibuprofen, Diclofenac, Naproxen und weitere.13,14,15,16,17,18 Gleichzeitig sind diese Medikamente in der Regel nicht in der Lage eine Entzündung komplett verschwinden zu lassen. Wie aber oben schon erklärt ist der Entzündungsprozess ebenfalls wichtig für Aufbau Prozesse des Körpers. Wenn wir diesen also hemmen können auch Aufbauprozesse, wie Muskelaufbau, Knochenaufbau oder ähnliches nicht optimal durchgeführt werden. Die Folge ist auch hier ein verlangsamter Heilungsverlauf.31,62,63,64,65,66,67
Kortison
Den Job, Entzündungen zu hemmen, führt das Medikament ausgezeichnet aus. Allerdings hat Kortison viele Nebenwirkungen, zu denen hormonelle, kardiovaskuläre, psychologische und Verdauungsfaktoren zählen. Auch der Abbau von körpereigenem Gewebe ist eine Nebenwirkung. Dies wollen wir eigentlich bei Entzündungen vermeiden, um eine wiederholte Infektion zu vermeiden. Gleichzeitig wird bei längerfristiger Einnahme die körpereigene Kortison Produktion gehemmt, sodass die Steuerung des Blutdrucks, des Blutzucker und des Immunsystem beeinträchtigt ist. Damit kann Kortison Erkrankungen wie Osteoporose, Sarkopenie, Herzinfarkte, Depressionen, Wachstumsstörungen, Grauer Star, seltener auch Demenz und andere vergleichbare Erkrankungen begünstigen oder auslösen.8,9,10,11,12,19 Sollten also schon Probleme in diesen Bereichen bestehen sprechen sie darüber mit ihrem behandelnden Arzt. Sollte trotzdem eine Kortisonbehandlung durchgeführt werden, sollten diese Problembereiche identifiziert und ggf. Gegenmaßnahmen wie Ernährungs- oder Verhaltensoptimierungen durchgeführt werden.13,14,15,16,17,18
-
Eine Entzündung ist eine natürliche Reaktion des Körpers auf Verletzungen oder Angriffe wie Bakterien und unterstützt die Heilung und Abwehr. Chronische Entzündungen hingegen entstehen, wenn dieser Mechanismus außer Kontrolle gerät, beispielsweise durch eine schlechte Belastbarkeit, Stress, ungesunde Ernährung oder andere Lebensstilfaktoren. Sie können lokal begrenzt oder systemisch im ganzen Körper auftreten, oft unbemerkt, und stellen ein erhebliches Gesundheitsrisiko dar, da sie an der Entstehung schwerwiegender Krankheiten wie Diabetes, Herzerkrankungen oder Krebs beteiligt sind. Präventiv und bei bereits bestehenden Entzündungen hilft ein gesunder Lebensstil: regelmäßige Bewegung, ausgewogene Ernährung, ausreichend Schlaf und Stressreduktion. Auch Sport und Bewegung kann sowohl lokal als auch systemisch positive Effekte erzielen.
-
- Scott, A., Khan, K. M., Cook, J. L., & Duronio, V. (2004). What is “inflammation”? Are we ready to move beyond Celsus?. British journal of sports medicine, 38(3), 248-249.Koh,
- J., & DiPietro, L. A. (2011). Inflammation and wound healing: the role of the macrophage. Expert reviews in molecular medicine, 13, e23.
- Turabelidze, A., & Dipietro, L. A. (2011). Inflammation and wound healing. Endodontic Topics, 24(1), 26-38.
- Oberyszyn, T. M. (2007). Inflammation and wound healing. Front Biosci, 12(8), 2993-9.
- Landén, N.X., Li, D. & Ståhle, M. Transition from inflammation to proliferation: a critical step during wound healing. Mol. Life Sci. 73, 3861–3885 (2016). https://doi.org/10.1007/s00018-016-2268-0
- Pahwa R, Goyal A, Jialal I. Chronic Inflammation. In: StatPearls. StatPearls Publishing, Treasure Island (FL); 2023. PMID: 29630225.
- https://edoc.rki.de/bitstream/handle/176904/3165/26TzxAg9BtuM_57.pdf?sequence=1
- Kunze, K. N., Mirzayan, R., Beletsky, A., Cregar, W., Skallerud, W., Williams, B. T., … & Chahla, J. (2020). Do corticosteroid injections before or after primary rotator cuff repair influence the incidence of adverse events? A subjective synthesis. Arthroscopy: The Journal of Arthroscopic & Related Surgery, 36(5), 1476-1484.
- Baxter, H., Schiller, C., WHITKSIDE, J., & Straith, R. E. (1951). The influence of cortisone on skin and wound healing in experimental animals. Plastic and Reconstructive Surgery, 7(1), 24-31.
- Billingham, R. E., & Russell, P. S. (1956). Studies on wound healing, with special reference to the phenomenon of contracture in experimental wounds in rabbits‘ skin. Annals of surgery, 144(6), 961.
- Hinshaw, D. B., Hughes, L. D., & Stafford, C. E. (1961). Effects of cortisone on the healing of disrupted abdominal wounds. The American Journal of Surgery, 101(2), 189-191.
- Layton, L. L. (1951). Effect of cortisone upon chondroitin sulfate synthesis by animal tissues. Proceedings of the Society for Experimental Biology and Medicine, 76(3), 596-598
- Mackey, A. L. (2013). Does an NSAID a day keep satellite cells at bay?. Journal of applied physiology, 115(6), 900-908.
- Morelli, K. M., Brown, L. B., & Warren, G. L. (2018). Effect of NSAIDs on recovery from acute skeletal muscle injury: a systematic review and meta-analysis. The American journal of sports medicine, 46(1), 224-233.
- Soreide, E., Granan, L. P., Hjorthaug, G. A., Espehaug, B., Dimmen, S., & Nordsletten, L. (2016). The effect of limited perioperative nonsteroidal anti-inflammatory drugs on patients undergoing anterior cruciate ligament reconstruction. The American Journal of Sports Medicine, 44(12), 3111-3118.
- Wheatley, B. M., Nappo, K. E., Christensen, D. L., Holman, A. M., Brooks, D. I., & Potter, B. K. (2019). Effect of NSAIDs on bone healing rates: a meta-analysis. JAAOS-Journal of the American Academy of Orthopaedic Surgeons, 27(7), e330-e336.
- Kongsgaard, M., Kovanen, V., Aagaard, P., Doessing, S., Hansen, P., Laursen, A. H., … & Magnusson, S. P. (2009). Corticosteroid injections, eccentric decline squat training and heavy slow resistance training in patellar tendinopathy. Scandinavian journal of medicine & science in sports, 19(6), 790-802.
- Taubenhaus, M. (1957). Hormonal influences on granulation tissue formation. The Blakiston D.
- Oray, M., Abu Samra, K., Ebrahimiadib, N., Meese, H., & Foster, C. S. (2016). Long-term side effects of glucocorticoids. Expert opinion on drug safety, 15(4), 457-465.
- Benjamin J.F. Dean, Stephanie G. Dakin, Neal L. Millar, Andrew J. Carr,Review: Emerging concepts in the pathogenesis of tendinopathy,The Surgeon,Volume 15, Issue 6,2017,Pages349354,ISSN147666X,https://doi.org/10.1016/j.surge.2017.05.00
- Barbe, M. F., & Barr, A. E. (2006). Inflammation and the pathophysiology of work-related musculoskeletal disorders. Brain, Behavior, and Immunity, 20(5), 423–429. doi:10.1016/j.bbi.2006.03.001
- Gallo, J., Raska, M., Kriegova, E., & Goodman, S. B. (2017). Inflammation and its resolution and the musculoskeletal system. Journal of orthopaedic translation, 10, 52-67.
- Abate, M., Gravare Silbernagel, K., Siljeholm, C., Di Iorio, A., De Amicis, D., Salini, V., … & Paganelli, R. (2009). Pathogenesis of tendinopathies: inflammation or degeneration?. Arthritis research & therapy, 11, 1-15.
- Dean, B. J., Dakin, S. G., Millar, N. L., & Carr, A. J. (2017). Emerging concepts in the pathogenesis of tendinopathy. The surgeon, 15(6), 349-354.
- Chisari, E., Rehak, L., Khan, W. S., & Maffulli, N. (2019). Tendon healing in presence of chronic low-level inflammation: a systematic review. British Medical Bulletin, 132(1), 97-116.
- Chisari, E., Rehak, L., Khan, W. S., & Maffulli, N. (2021). Tendon healing is adversely affected by low-grade inflammation. Journal of Orthopaedic Surgery and Research, 16, 1-9.
- Wasker, S. V. Z., Challoumas, D., Weng, W., Murrell, G. A., & Millar, N. L. (2023). Is neurogenic inflammation involved in tendinopathy? A systematic review. BMJ open sport & exercise medicine, 9(1), e001494.
- Brown, W. M., Davison, G. W., McClean, C. M., & Murphy, M. H. (2015). A systematic review of the acute effects of exercise on immune and inflammatory indices in untrained adults. Sports medicine-open, 1, 1-10.
- Calle, M. C., & Fernandez, M. L. (2010). Effects of resistance training on the inflammatory response. Nutrition research and practice, 4(4), 259-269.
- Beavers, K. M., Brinkley, T. E., & Nicklas, B. J. (2010). Effect of exercise training on chronic inflammation. Clinica chimica acta, 411(11-12), 785-793.
- Bosma-den Boer, M. M., van Wetten, M. L., & Pruimboom, L. (2012). Chronic inflammatory diseases are stimulated by current lifestyle: how diet, stress levels and medication prevent our body from recovering. Nutrition & metabolism, 9, 1-14.
- Al Bander, Z., Nitert, M. D., Mousa, A., & Naderpoor, N. (2020). The gut microbiota and inflammation: an overview. International journal of environmental research and public health, 17(20), 7618.
- Hakansson, A., & Molin, G. (2011). Gut microbiota and inflammation. Nutrients, 3(6), 637-682.
- Rodríguez-Hernández, H., Simental-Mendía, L. E., Rodríguez-Ramírez, G., & Reyes-Romero, M. A. (2013). Obesity and inflammation: epidemiology, risk factors, and markers of inflammation. International journal of endocrinology, 2013(1), 678159.
- Karczewski, J., Śledzińska, E., Baturo, A., Jończyk, I., Maleszko, A., Samborski, P., … & Dobrowolska, A. (2018). Obesity and inflammation. European cytokine network, 29, 83-94.
- Ferrante Jr, A. W. (2007). Obesity‐induced inflammation: a metabolic dialogue in the language of inflammation. Journal of internal medicine, 262(4), 408-414.
- Ellulu, M. S., Patimah, I., Khaza’ai, H., Rahmat, A., & Abed, Y. (2017). Obesity and inflammation: the linking mechanism and the complications. Archives of medical science, 13(4), 851-863.
- Irwin, M. R. (2019). Sleep and inflammation: partners in sickness and in health. Nature Reviews Immunology, 19(11), 702-715.
- Mullington, J. M., Simpson, N. S., Meier-Ewert, H. K., & Haack, M. (2010). Sleep loss and inflammation. Best practice & research Clinical endocrinology & metabolism, 24(5), 775-784.
- Irwin, M. R., Olmstead, R., & Carroll, J. E. (2016). Sleep disturbance, sleep duration, and inflammation: a systematic review and meta-analysis of cohort studies and experimental sleep deprivation. Biological psychiatry, 80(1), 40-52.
- Rohleder, N. (2019). Stress and inflammation–The need to address the gap in the transition between acute and chronic stress effects. Psychoneuroendocrinology, 105, 164-171.
- Bierhaus, A., Humpert, P. M., & Nawroth, P. P. (2006). Linking stress to inflammation. Anesthesiology Clinics of North America, 24(2), 325-340.
- Black, P. H. (2002). Stress and the inflammatory response: a review of neurogenic inflammation. Brain, behavior, and immunity, 16(6), 622-653.
- Danese, S., Sans, M., & Fiocchi, C. (2004). Inflammatory bowel disease: the role of environmental factors. Autoimmunity reviews, 3(5), 394-400.
- Shouval, D. S., & Rufo, P. A. (2017). The role of environmental factors in the pathogenesis of inflammatory bowel diseases: a review. JAMA pediatrics, 171(10), 999-1005.
- Bachmann, M. C., Bellalta, S., Basoalto, R., Gómez-Valenzuela, F., Jalil, Y., Lépez, M., … & von Bernhardi, R. (2020). The challenge by multiple environmental and biological factors induce inflammation in aging: their role in the promotion of chronic disease. Frontiers in Immunology, 11, 570083.
- Bektas, A., Schurman, S. H., Sen, R., & Ferrucci, L. (2018). Aging, inflammation and the environment. Experimental gerontology, 105, 10-18.
- Mahid, S. S., Minor, K. S., Soto, R. E., Hornung, C. A., & Galandiuk, S. (2006, November). Smoking and inflammatory bowel disease: a meta-analysis. In Mayo Clinic Proceedings (Vol. 81, No. 11, pp. 1462-1471). Elsevier.
- Gonçalves, R. B., Coletta, R. D., Silvério, K. G., Benevides, L., Casati, M. Z., Da Silva, J. S., & Nociti, F. H. (2011). Impact of smoking on inflammation: overview of molecular mechanisms. Inflammation Research, 60, 409-424.
- Lee, J., Taneja, V., & Vassallo, R. (2012). Cigarette smoking and inflammation: cellular and molecular mechanisms. Journal of dental research, 91(2), 142-149.
- Johannsen, A., Susin, C., & Gustafsson, A. (2014). Smoking and inflammation: evidence for a synergistic role in chronic disease. Periodontology 2000, 64(1), 111-126.
- Waldschmidt, T. J., Cook, R. T., & Kovacs, E. J. (2008). Alcohol and inflammation and immune responses: summary of the 2006 Alcohol and Immunology Research Interest Group (AIRIG) meeting. Alcohol, 42(2), 137-142.
- Engen, P. A., Green, S. J., Voigt, R. M., Forsyth, C. B., & Keshavarzian, A. (2015). The gastrointestinal microbiome: alcohol effects on the composition of intestinal microbiota. Alcohol research: current reviews, 37(2), 223.
- Romeo, J., Wärnberg, J., & Marcos, A. (2010). Drinking pattern and socio-cultural aspects on immune response: an overview. Proceedings of the Nutrition Society, 69(3), 341-346.
- Lopez Plaza, B., Koester Weber, T., Bermejo Lopez, L. M., Palma Milla, S., Sarrion, D., Ariza Astolfi, M. J., & Gomez Candela, C. (2014). Adequate hydration status promotes a lower concentration of proinflammatory cytikines in healthy adults. Rev. esp. nutr. comunitaria, 20-25.
- Allen, M. D., Springer, D. A., Burg, M. B., Boehm, M., & Dmitrieva, N. I. (2019). Suboptimal hydration remodels metabolism, promotes degenerative diseases, and shortens life. JCI insight, 4(17).
- Baraldi, L. G., Steele, E. M., Louzada, M. L. C., & Monteiro, C. A. (2021). Associations between ultraprocessed food consumption and total water intake in the US population. Journal of the Academy of Nutrition and Dietetics, 121(9), 1695-1703.
- Mangin, M., Sinha, R., & Fincher, K. (2014). Inflammation and vitamin D: the infection connection. Inflammation Research, 63, 803-819.
- Pham, H., Rahman, A., Majidi, A., Waterhouse, M., & Neale, R. E. (2019). Acute respiratory tract infection and 25-hydroxyvitamin D concentration: a systematic review and meta-analysis. International journal of environmental research and public health, 16(17), 3020.
- Nie, Y., Yan, Z., Yan, W., Xia, Q., & Zhang, Y. (2015). Cold exposure stimulates lipid metabolism, induces inflammatory response in the adipose tissue of mice and promotes the osteogenic differentiation of BMMSCs via the p38 MAPK pathway in vitro. International Journal of Clinical and Experimental Pathology, 8(9), 10875.
- Liu, J., Wu, J., Qiao, C., He, Y., Xia, S., Zheng, Y., & Lv, H. (2023). Impact of chronic cold exposure on lung inflammation, pyroptosis and oxidative stress in mice. International Immunopharmacology, 115, 109590.
- Mackey, A. L. (2013). Does an NSAID a day keep satellite cells at bay?. Journal of applied physiology, 115(6), 900-908.
- Morelli, K. M., Brown, L. B., & Warren, G. L. (2018). Effect of NSAIDs on recovery from acute skeletal muscle injury: a systematic review and meta-analysis. The American journal of sports medicine, 46(1), 224-233.
- Soreide, E., Granan, L. P., Hjorthaug, G. A., Espehaug, B., Dimmen, S., & Nordsletten, L. (2016). The effect of limited perioperative nonsteroidal anti-inflammatory drugs on patients undergoing anterior cruciate ligament reconstruction. The American Journal of Sports Medicine, 44(12), 3111-3118.
- Wheatley, B. M., Nappo, K. E., Christensen, D. L., Holman, A. M., Brooks, D. I., & Potter, B. K. (2019). Effect of NSAIDs on bone healing rates: a meta-analysis. JAAOS-Journal of the American Academy of Orthopaedic Surgeons, 27(7), e330-e336.
- Kongsgaard, M., Kovanen, V., Aagaard, P., Doessing, S., Hansen, P., Laursen, A. H., … & Magnusson, S. P. (2009). Corticosteroid injections, eccentric decline squat training and heavy slow resistance training in patellar tendinopathy. Scandinavian journal of medicine & science in sports, 19(6), 790-802.
- Taubenhaus, M. (1957). Hormonal influences on granulation tissue formation. The Blakiston D.